
Autorin: Stefanie von Stechow | Bilder: Simon Gehr, Tobias Liminski
Die Hoffnung trägt Windeln
Früher hieß es, wer schwanger ist, sei „guter Hoffnung“. Auch heute zählt es zum größten Glück, ein Baby zu erwarten. Nie wird mehr gehofft und gebangt als rund um Schwangerschaft und Geburt. Geht alles gut? Sind Mutter und Kind gesund? Schaffen wir das? Dass es auch in schwierigen Situationen Menschen gibt, die einem zur Seite stehen, macht Mut.
Hurra, schwanger! Ein Baby! Für die meisten Paare geht mit dieser Diagnose ein Traum in Erfüllung. Eine richtige Familie sein, Kinder haben, sie aufwachsen zu sehen und zu begleiten – nach wie vor steht diese Hoffnung unter den Wünschen junger Menschen in Deutschland ganz weit oben auf der Liste. Aber auch die Sorgen nehmen zu: Die gewachsene Vielfalt der Lebensformen, die Vereinbarkeit von Beruf und Familie, immer mehr pränatale Untersuchungen. Die medizinischen Möglichkeiten, das ungeborene Leben zu erkennen und zu begleiten, haben in den vergangenen Jahrzehnten enorme Fortschritte gemacht, auch die Therapiemöglichkeiten für Babys mit einem komplikationsreichen Start.
Für die einen ist das ein Segen, für die anderen eine Belastung. Und nicht immer kommt eine Schwangerschaft wie erwartet: Die einen feiern Freudenfeste, die anderen sorgen sich um eine Zukunft mit Kind.
„Neues Leben, neue Verantwortung – ein Geschenk und ein Aufbruch ins Ungewisse“
Keine Frau, kein Paar lässt die Nachricht des kommenden Kindes kalt. Vor allem bei den werdenden Müttern bilden Hormone und Emotionen einen wilden Strudel: ein neues Leben im eigenen Bauch, eine neue Verantwortung, ein Aufbruch ins Ungewisse. Aber immer auch: eine neue Zukunft und damit eine neue Hoffnung. Ein Geschenk. In den USA feiert man eine bevorstehende Geburt mit einem Freudenfest, der sogenannten „Baby-Shower“. Bei uns gibt es das inzwischen auch. Nicht immer, aber immer öfter. Die „Baby-Shower“ wird vor dem errechneten Geburtstermin für eine schwangere Freundin ausgerichtet. Freundinnen planen ein Treffen mit der Schwangeren, laden zum Frühstück oder Nachmittagskaffee ein, bringen Geschenke für Mutter und Baby mit. „Alles war in hellblau dekoriert, wir haben herrlich gefrühstückt, viel über die jeweiligen Erfahrungen rund um Schwangerschaft und Entbindung geredet“, erinnert sich Franziska Biberger aus Regensburg.


Die medizinische Vollversorgung wirft neue, komplexe Fragen auf
Die Sozialpädagogin und Mitarbeiterin im Jugendamt hat im Dezember ihren Sohn Josua zur Welt gebracht und zuvor eine „Baby-Shower“ gefeiert. Ausgerichtet von einer engen Freundin, liebevoll vorbereitet – inklusive Geschenken zur Erstausstattung und der obligatorischen „Windeltorte“, einem ringförmigen Turm aus Zellstoffwindeln. Was Franziska Biberger aber viel wichtiger war: „Die Freundinnen haben für uns gebetet, für mich und das Kind, wir haben uns gemeinsam auf das Baby gefreut. Eine schöne, wichtige Sache.“
Gesund und munter ist Josua heute die große Freude seiner Eltern. Und damit kein Einzelfall: 97 Prozent aller Babys in Deutschland kommen gesund zur Welt. Die medizinische Betreuung von Schwangeren ist engmaschig und auf neustem technischem Stand, zahllose Tests während der Schwangerschaft helfen, den Entwicklungsstand des Ungeborenen und mögliche Risiken zu erkennen. Immer öfter können Fehlbildungen bereits im Mutterleib behandelt werden. Doch die medizinische Vollversorgung wirft auch neue, komplexe Fragen auf: Einige der pränatalen Tests erfordern eine Punktation von Fruchtwasser oder Nabelschnur, bergen damit eine Gefahr für Mutter und Kind. Machen? Oder nicht? Dazu gibt es die Ergebnisse vieler Tests erst nach mehreren Tagen – Tage, die von den werdenden Eltern als Zeit der Unruhe, der Angst empfunden werden – dunkel legen sich solche Sorgen dann über Vorfreude und Hoffnung.
Viele Tests – wie gehen wir mit den Antworten um?
Gynäkologen müssen pränatale Untersuchungsmöglichkeiten und Tests anbieten, sie erklären, auf die Risiken hinweisen. Gemeinsam wägen Arzt und Schwangere die individuelle Prädisposition und Bedürfnislage ab. Doch die Entscheidung müssen die werdenden Eltern selbst fällen: Welche Tests sind wirklich wichtig, welche Fragen wollen wir beantwortet wissen? Und dann natürlich auch: Wie werden wir mit möglichen Antworten umgehen?
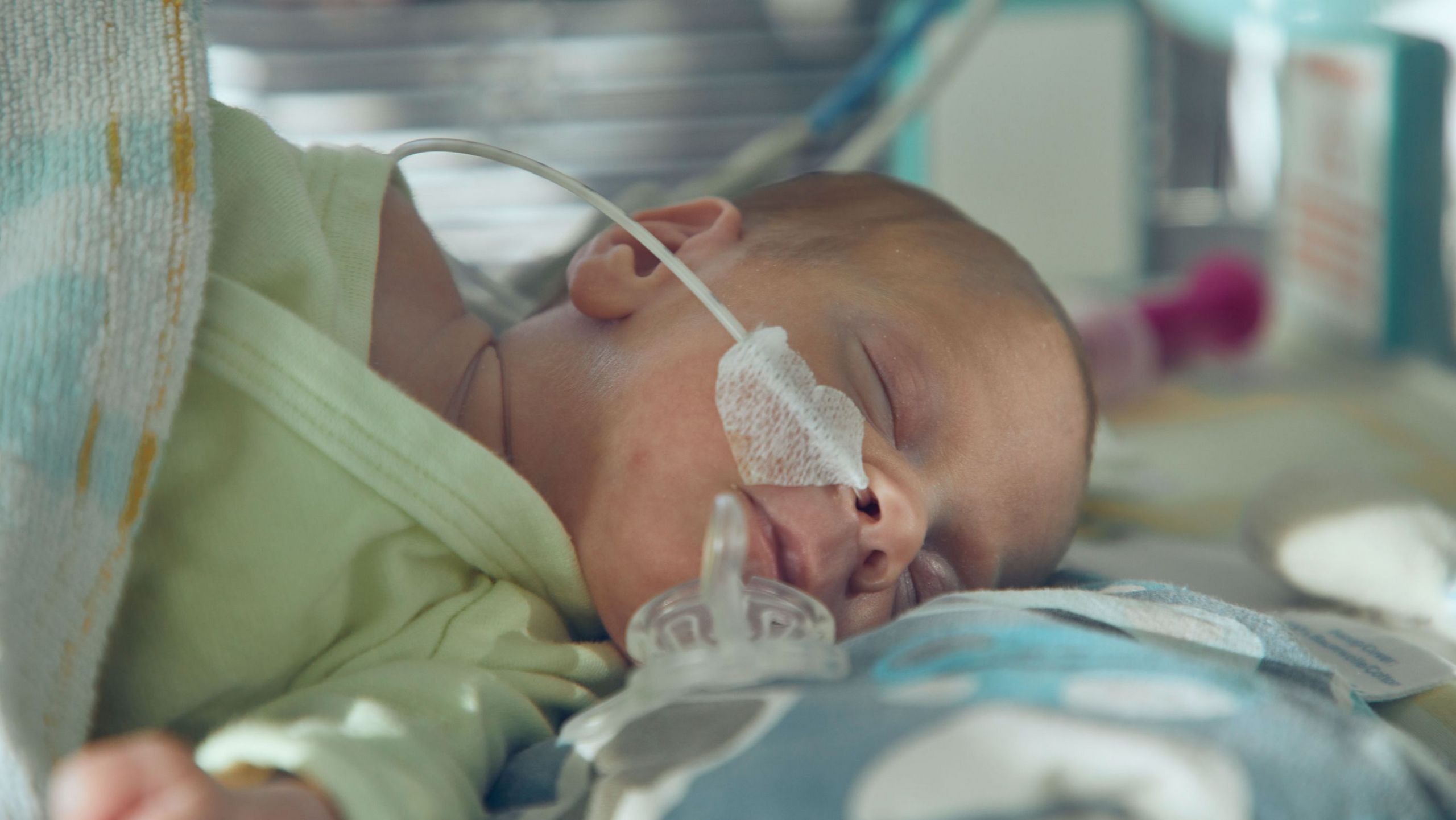

Für Marie-Benedict Ketelslegers und ihren Mann Josef Holzner aus Rottenburg in Niederbayern haben die Ärzte „alles richtig gemacht.“ Ihr Sohn Laurenz ist heute neun Jahre alt, er spielt „Beach Buggy“ am Tablet-Computer und Fußball wie alle Jungs in seinem Alter. Er hat Entwicklungsverzögerungen, aber er ist ein fröhlicher Junge und – er lebt. „Er ist unser größtes Glück“, sagt Mama Marie-Benedict aus tiefstem Herzen. Denn das Leben von Laurenz, und auch ihr eigenes, hingen an einem seidenen Faden. Während einer Routineuntersuchung hatte die Gynäkologin bei Ketelslegers eine Schwangerschaftsgestose erkannt, sie sofort ins Krankenhaus geschickt. Doch auch da verschlechterte sich der Zustand der werdenden Zwillingsmutter dramatisch, ein Multi-Organversagen drohte. Um ihr Leben und das ihrer Kinder zu retten, entschlossen sich die Ärzte in der 23. Schwangerschaftswoche zum Notkaiserschnitt. Mit unvorstellbaren 370 und 320 Gramm Geburtsgewicht kamen Laurenz und seine Schwester Charlotte auf die Welt. „Sie waren so winzig klein“, erinnert sich Vater Josef Holzner, „so zerbrechlich.“


„Das winzige Leben blieb vorerst ein Kampf ums Überleben“
„Beiden ging es sehr schlecht“, erinnert sich die Mutter. Drei Monate lagen die Frühchen im Inkubator auf der Neugeborenen-Intensivstation von Professor Hugo Segerer, Chef der Abteilung Neonatologie am Regensburger Klinikum St. Hedwig. Drei Monate kämpfte Segerers Team um jedes Gramm Gewicht, jeden Entwicklungsschritt der winzigen Organe. „Wir hatten so viel Angst“, erinnert sich die Mama. „Aber ich fühlte mich so gut aufgehoben. Die Ärzte und Pfleger waren kompetent. Und haben ihr ganzes Herzblut für Laurenz und Charlotte gegeben.“
Verbesserte Therapien auch für extreme Frühchen
Vor 30 Jahren hätten Laurenz und Charlotte wohl keine Chance gehabt. „Damals starben noch drei Viertel aller Frühgeborenen unter 1.000 Gramm Geburtsgewicht“, sagt Professor Segerer, „und die Überlebenden hatten ein hohes Risiko, keine normale Entwicklung zu nehmen.“ Doch die Neonatologie, also die Neugeborenen-Medizin, hat große Fortschritte gemacht: Seit den 90er Jahren wird Neonatologie als eigenständige Spezialisierung von Kinderärzten ausgebildet, wurden intensivmedizinische Techniken und Therapien zunehmend den speziellen Bedürfnissen von Neugeborenen und Frühchen angepasst. Heute werden Frühgeborene bewusst sanfter und minimalinvasiv, also verletzungsärmer, behandelt. Wurden die unfertigen kleinen Lungen früher durch die nötige künstliche Beatmung häufig zerstört, wird heute mit der sogenannten „Surfactant-Therapie“ durch die Luftröhre zuerst ein chemischer Stoff in die winzigen Lungengefäße gegeben – um sie vorsichtig zu weiten und auf die Sauerstoffaufnahme vorzubereiten.

„Wir beginnen so früh wie möglich mit der Ernährung durch Muttermilch“
Außerdem wird heute soweit es geht auf künstliche Beatmung, künstliche Ernährung, Kreislauf-depressive Medikamente und Antibiotika verzichtet, so Professor Segerer. Und, ganz wichtig: „Wir beginnen so früh wie möglich mit der Ernährung durch Muttermilch.“ Die schützende, nahrhafte Muttermilch wird abgepumpt und den Frühchen in Mililitermengen eingeflößt. „Das Allerwichtigste aber“, so Segerer, „sind ein verbesserter Personalschlüssel und gut ausgebildete Ärzte und Pfleger, die ihren Job mit viel Erfahrung und Herzblut machen.“
Die kleine Charlotte konnten die Ärzte damals trotzdem nicht retten: „Es gab Komplikationen“, erinnert sich die Mutter und schluckt. Liebevoll hilft Josef Holzner seiner Frau: „Charlotte entwickelte sich nicht wie Laurenz, ihre Organe versagten.“ Das winzige Leben erlosch in den Armen seines Vaters. Doch Laurenz lebte. Und entwickelte sich gut. Nach einem halben Jahr konnten die überglücklichen Eltern ihren Sohn mit nach Hause nehmen. „Ich habe die Hoffnung nie aufgegeben“, erklärt Marie-Benedict Ketelslegers. „Laurenz wollte leben. Die Ärzte und der Herrgott haben geholfen. Und wir haben es geschafft.“
Harl.e.kin kümmert sich um Familien mit Frühgeborenen
Weitere Komplikationen traten auf, neue Therapien wurden nötig. Trotzdem fühlten sich die Eltern nie allein mit ihren Nöten, ihren Fragen. Denn auch dafür stand ihnen das Team um Professor Segerer stets zur Seite. Und die Expertinnen Expertinnen der „Harl.e.kin-Nachsorge“ für Frühchen: „Immer, wenn ich zu Hause nicht weiter wusste, haben sie mir geholfen“, erinnert sich Laurenz’ Mutter dankbar. Die Harl.e.kin-Nachsorge ist ein gemeinnütziges Projekt der Katholischen Jugendfürsorge in Regensburg und kümmert sich seit zehn Jahren um Familien mit Frühgeborenen. Ein Team aus Kinderkrankenschwestern, Physiotherapeutinnen, Sozial- und Heilpädagoginnen steht den Eltern in den ersten Monaten zu Hause zur Seite, begleitet, beruhigt, berät. Zu Laurenz und seinen Eltern kamen die Harl.e.kin-Helferinnen sogar die ersten fünf Jahre lang, immer wieder.


Rat und Tat gegen Unsicherheit und Ängste
„Frühgeborene brauchen für vieles länger, sie reagieren zu Beginn heftiger auf Licht oder Stress, sind empfindlicher, unruhiger“, erklärt Angelina Ernst, Leiterin von Harl.e.kin Regensburg. „Das verunsichert viele Eltern.“ Wer je das erste Mal mit einem Neugeborenen das tägliche Leben bewältigt hat, weiß wie das ist: mit gesunden Kindern schon anstrengend, verwirrend, voller Fragen. „Den Eltern von Frühgeborenen steckt oft noch viel mehr Unsicherheit und Angst in den Knochen“, weiß Angelina Ernst. In solchen Fällen hört ihr Team zu, fängt auf, packt mit an. Und stellt Kontakte zu weiteren Therapeuten und Förderstellen her. „Eine Riesenhilfe“, so Marie-Benedict Ketelslegers.
Schwere medizinische oder existenzielle Sorgen statt purer Freude auf das Baby kennen auch Gabriele Dotzer, Leiterin der Caritas-Schwangerschaftsberatung in Regensburg, und ihr Team. Dennoch sagt sie: „Hoffnung ist unser G’schäft.“ Tag für Tag hören Dotzer und ihr Team in erster Linie von großen Sorgen. Und helfen doch, dass Zuversicht und Freude wachsen können.
Informationen und Hilfsangebote
Caritas Schwangerschaftsberatung
Adolf-Schmetzer-Straße 2-4, 93055 Regensburg, Tel. +49 941 7999-20
Detterstraße 35, 94469 Deggendorf, Tel. +49 991 29055-40
Gestütstraße 4a, 84028 Landshut, Tel. +49 871 805-120
Ettmannsdorfer Straße 2-4, 92421 Schwandorf, Tel. +49 9431 998068-0
Obere Bachstraße 12, 94315 Straubing, Tel. +49 9421 9912-28
Nikolaistraße 6, 92637 Weiden, Tel. +49 961 38914-28
www.caritas-regensburg.de/beratenundhelfen/beraten-und-helfen
Krankenhaus Barmherzige Brüder Regensburg – Klinik St. Hedwig
Klinik für Kinder- und Jugendmedizin
Professor Hugo Segerer, Abteilung Neonatologie u. Diabetologie
Steinmetzstraße 1-3, 93049 Regensburg
Tel: +49 941 369-5401
www.barmherzige-hedwig.de/kinder-und-jugendmedizin
Harl.e.kin-Nachsorge für früh- und risikogeborene Kinder
Klinik St. Hedwig, Steinmetzstraße 1-3, 93049 Regensburg
Tel. +40 151 25677113
Mail: harlekin-nachsorge(at)kjf-regensburg.de
Foto Social Media-Beitrag: freepik.com


